让我们来谈谈乳腺癌
我们有医生批准的乳腺癌病因、症状、治疗方法的细节,以及其他事实和提示,可以让人们更容易地面对乳腺癌。
无论你是否刚刚被诊断出或担心自己可能患有乳腺癌,你可能会感到紧张和困惑——但你并不孤单。我们已经与该领域的顶级专家进行了交谈,为您带来了关于这种情况的原因和治疗的最新信息,以及有益的生活方式改变,可以帮助您在与这种具有挑战性的疾病进行斗争的同时继续生活。我们相信你们一定有很多问题要问……而我们就是来回答这些问题的。
乳腺癌有多普遍?它是如何形成的?
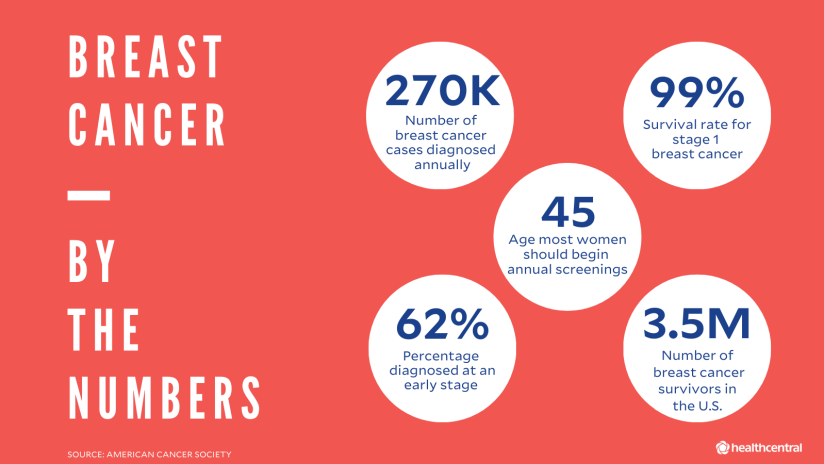
你可能已经知道了一些乳腺癌的基本知识——因为很有可能在你的生活中有人患过乳腺癌。尽管任何人都可能被诊断出乳腺癌,但乳腺癌是女性中仅次于皮肤癌的最常见恶性肿瘤——据美国癌症协会(American cancer Society)的数据,每年约有28.42万例乳腺癌被诊断出来,约占所有癌症病例的30%。尽管发生的频率要低得多,但男性也会患乳腺癌。事实上,2019年,碧昂丝的父亲成为美国每年2650名确诊男性中的一员。
无论你是谁,乳腺癌的开始都是类似的:一个流氓细胞以它不应该的方式增殖,最终形成肿瘤。但要真正了解乳腺癌的不同类型和不同阶段,就需要在脑海中对肿瘤的起源和生长过程有一个概念。
乳腺癌有哪些阶段?
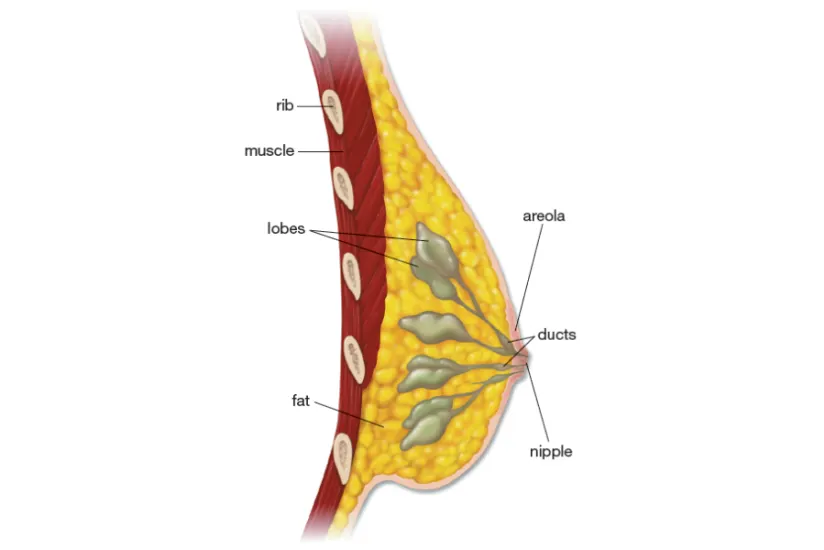
现在,我们来了解一下背景。乳房的主要结构有:
牛奶腺体(称为小叶),输送牛奶的管道。据cancer.org网站报道,女孩的卵巢会在青春期产生雌性激素,这会导致乳腺导管生长,并在导管末端形成小叶。通常情况下,男孩和男人的女性荷尔蒙水平较低,而且在青春期期间或之后,乳房组织也不会生长太多。男性的乳腺组织确实有导管,但只有少数(如果有的话)小叶。
脂肪和纤维组织它们构成了乳房的大部分。
大多数乳腺癌始于腺体或导管。
一旦发现乳腺癌,医生会根据疾病的程度、预后情况以及哪种治疗方法最有效,将其分为从0期到4期。在每个分期中,根据肿瘤大小和淋巴结受受度等因素进一步进行分类,通常由医生用字母A、B和C表示。
阶段0
也被称为导管原位癌(DCIS)0期肿瘤是在导管内形成的异常细胞(“原位”指留在原位)。目前的研究表明,在许多情况下,这些细胞不会进一步生长,也不会给患者带来问题。有些人甚至认为这种非侵入性的DCIS是癌前病变。
抓住吗?大约20%到30%的情况下,这些细胞会继续以不受控制的方式进入导管外的组织(这被称为“浸润性”癌症)。不幸的是,没有确切的方法可以知道你患的是哪种类型的DCIS,这就是为什么0期乳腺癌也要接受治疗的原因。
阶段我
I期是侵袭性乳腺癌最早的可能阶段。在这一阶段发现的癌症是可以治愈和治疗的:5年生存率——也就是诊断后5年仍存活的女性数量——达到了令人难以置信的99%。第一阶段分为两个子类。
IA阶段。此时,肿瘤不超过20毫米(2厘米),也没有扩散到腋下淋巴结。
IB阶段。在这个阶段,可能没有任何证据表明乳房有肿瘤,或者肿瘤小于20mm。也就是说,IB期的诊断确实意味着癌症已经扩散到淋巴结,肿瘤大小在0.2毫米到2毫米之间。
第二阶段
这些侵袭性肿瘤真的很想占据一席之地。它们通常在20毫米到50毫米之间,可能已经扩散到腋下的几个淋巴结。但是深呼吸。II期癌症的5年生存率仍然至少是86%。第二阶段也分为两类:
阶段活动花絮。在IIA期,有可能没有乳腺肿瘤的证据,但大于2mm的肿瘤已经扩散到1 ~ 3个腋下淋巴结或胸骨附近的淋巴结。其他可能的情况包括发现一个20毫米或更小的乳腺肿瘤已经扩散到1到3个腋下淋巴结,或者一个20毫米到50毫米的肿瘤没有扩散到腋下淋巴结。
IIB阶段。在这种亚型中,肿瘤可能在20mm到50mm之间,并已扩散到1到3个腋下淋巴结。大于50mm且未扩散到腋下淋巴结的肿瘤也被归为IIB期。
第三阶段
此时,肿瘤可能会长到相当大的尺寸——想象一下从一颗葡萄到一颗橙——或者癌细胞已经进入了几个淋巴结,要么在腋下,要么远在锁骨。这一阶段也包括直接侵犯胸壁或形成皮肤结节或溃疡的癌症。
阶段iii a。在这一阶段,乳腺癌可以是任何大小,但它必须扩散到4到9个腋下淋巴结或乳腺内淋巴结,但不会扩散到身体的其他部位。大于50mm的肿瘤扩散到1到3个腋下淋巴结也属于这一类。
希望具有阶段。在IIIB期,肿瘤已扩散到胸壁或导致乳房肿胀或溃疡。也有可能它已经扩散到多达9个淋巴结(腋下或乳房内部淋巴结),但没有扩散到身体的其他部位。
IIIC阶段。在这个阶段,你可能有任何大小的乳腺肿瘤,癌细胞已经扩散到10个或更多的腋下淋巴结、乳腺内淋巴结或锁骨淋巴结,但不会扩散到身体的其他部位。
四期
这种最晚期的乳腺癌被称为转移性乳腺癌,已经扩散到骨骼和/或器官,如肺、肝或大脑。这种诊断最困难的部分是它被认为是不可治愈的。然而,对一些人来说,通过一系列药物和其他治疗,疾病的发展可以减缓甚至停止,这种疾病更像是一种慢性疾病。这个阶段的五年时间是28%,我们知道这并不容易看出,但关于这些数据你必须记住:是的,它们很可怕,但是你不是一个数字.现在还活着的女人和转移性乳腺癌生活了几十年.
乳腺癌有哪些类型?
除了分期描述乳腺癌之外,医生可能会在诊断中包括这种癌症的其他子类。所有这些不同的术语和方式来描述你的乳腺癌可能会让人困惑——所以让我们来分析一下。很多术语都是基于肿瘤开始于乳腺的哪个部位。
癌
大多数乳腺癌都是癌。这意味着肿瘤起源于上皮细胞,这是一种排列在人体器官和组织上的细胞。通常,乳房癌是腺癌。这些肿瘤起源于乳房的乳管或产乳腺体(小叶)。
性导管癌
腺癌的一个主要类别是导管癌。这些癌症起源于乳房的乳管细胞。导管癌的最早形式称为导管原位癌(DCIS)。同样,“在原地”的意思是“在原地”,在这种情况下意味着癌症只在乳房的乳管中,没有扩散到身体的其他部位。这是一种非常容易治愈的乳腺癌。一旦癌细胞扩散到乳管以外,也就是它们最初形成的乳房其他组织,癌症就变成了所谓的浸润性导管癌。
浸润性导管癌(IDC)
这实际上是乳腺癌最常见的形式。大约70%到80%的乳腺癌患者都患有此病。IDC还有几个子类。
筛状癌。有了这种形式的IDC,癌细胞就会进入乳房的结缔组织。这种亚型的特征是癌细胞之间有瑞士奶酪状的小孔。这类癌症约占浸润性乳腺癌的5% - 6%。
髓样癌。这种类型的IDC相当罕见——大约3%到5%的乳腺癌患者有这种类型的IDC。它的名字来自于肿瘤的外观,它看起来像大脑中被称为髓质的部分的肉质组织。这在40多岁和50多岁的女性以及携带BRCA1基因突变的女性中最常见。通常情况下,它对治疗反应良好。
粘液性癌。这种罕见的癌(也称为胶体癌)约占浸润性乳腺癌病例的2% - 3%。对于黏液性乳腺癌,癌细胞被黏液蛋白包围,这是一种黏液成分。通常,这些癌症发生在绝经后的女性身上。值得庆幸的是,与其他类型相比,这种亚型往往不太具有侵袭性或扩散到淋巴结,而且通常对治疗反应良好。
管癌。这些小的、生长缓慢的肿瘤过去只占侵入性乳腺癌诊断的1%到4%,但随着筛查的改进,这类癌症的检测能力越来越强,这一数字一直在增长。它的名字来自于肿瘤细胞内的管状形状。这种亚型的平均诊断年龄是50岁出头,通常侵袭性不强,治疗前景良好。
乳头状癌。侵袭性乳腺癌中不到1%到2%是乳头状癌,得名于肿瘤细胞上手指状的丘疹。这种类型在老年、绝经后的女性中更常见。
浸润性小叶癌(ILC)
这种癌症约占所有侵袭性乳腺癌的10%,是美国第二常见的乳腺癌。小叶癌始于乳腺的产乳腺体,称为小叶。与IDCs相比,ILCs在乳房x光检查和其他筛查测试中更难发现。
不常见的癌症和其他乳房疾病
上面的列表描述了最常见的乳腺癌,但也有一些不常见类型你应该知道,还有一些其他的乳房疾病有时会与乳腺癌混淆。
佩吉特氏病。这种罕见的乳腺癌从乳管开始,然后扩散到乳头和乳晕的皮肤。它看起来像湿疹皮疹。
小叶原位癌。尽管名字中有“癌”二字,但原位小叶癌(LCIS)并不是癌症。在LCIS中,细胞确实在乳腺中异常生长,但它们不会侵入其他组织。虽然这种情况不是癌症,但它是一个人未来患任何一侧乳房癌症的风险增加的迹象,你很可能需要更频繁的筛查。
叶状柄肿瘤。这些罕见的肿瘤起源于乳腺的结缔组织。虽然它们可能发生在任何年龄的女性,但在40多岁的女性中最常见。患有Li-Fraumeni综合征(一种罕见的遗传疾病)是发生这些肿瘤的一个危险因素。但并不是所有的叶状瘤都是癌症——大约75%是良性的。通常,这些肿瘤是快速生长但无痛的乳房肿块。
乳腺血管肉瘤。这是一种罕见的癌症,始于血管和淋巴管的细胞。通常,它发生在你接受乳房放射治疗的8到10年之后,作为该治疗的并发症。血管肉瘤可表现为紫色结节或肿块。
炎症性乳腺癌
炎症性乳腺癌(IBC)是一种非常罕见的乳腺癌,仅占美国所有乳腺癌的1%到5%。据美国国家癌症研究所(National cancer Institute)称,IBC具有很强的侵袭性和快速转移性,这意味着通常在晚期才被诊断出来。当癌细胞——通常来自浸润性导管癌,这意味着癌细胞开始于乳腺的乳管——扩散到皮肤的淋巴管时,就会发生这种情况。这会使你的胸部皮肤看起来红肿,有时会像橘子皮一样有酒窝。有时,它甚至被误诊为乳腺炎,这是一种乳管的非癌变感染。
对于IBC,它很难诊断,因为它很难通过乳房x光检查发现,而且你可能感觉不到肿块。另外,致密的乳房在患有IBC的女性中很常见,而致密的乳房也会使乳房x光检查变得困难。
这种类型的乳腺癌在年轻女性和非裔美国人中更常见。
三阴性乳腺癌
在诊断你的乳腺癌时,你的医生会做一系列的测试来确定你的癌症是否对某些类型的受体敏感。在乳腺癌中有三种常见的受体:
雌激素受体
孕激素受体
一种叫做人类表皮生长因子(HER2)的蛋白质
这些信息可以帮助你的医生针对特定的癌症量身定制治疗方案。但如果你的癌症没有这三种受体怎么办?
这时你就会被诊断出三阴性乳腺癌.根据美国癌症协会(American cancer Society)的数据,这种癌症约占所有乳腺癌病例的10% - 15%。在40岁以下的女性、携带BRCA1基因突变的女性和非裔美国女性中最常见。
不幸的是,三阴性乳腺癌的治疗选择比有这三种受体之一的乳腺癌要少,因为许多乳腺癌药物针对的是这三种受体。三阴性乳腺癌也比其他乳腺癌更具侵袭性。但这并不意味着没有希望——传统的化疗仍然可以有效地治疗三阴性癌。
转移性乳腺癌
当乳腺癌扩散到乳房和附近淋巴结以外的身体部位时,称为第四期或转移性乳腺癌。通常,乳腺癌在发展到这个阶段之前就被发现了——根据美国临床肿瘤学会的数据,只有大约6%的人首次被诊断为转移性乳腺癌。
这种晚期乳腺癌通常会转移到骨骼、肺和肝脏,但其他器官如大脑也会受到影响。
虽然转移性乳腺癌很难治疗,也被认为是不可治愈的,但还是有一些治疗方案可以延长你的生命,提高生活质量——多亏了科学,这些治疗方法一直在改进。转移性乳腺癌的首选疗法是全身疗法,也就是针对全身的药物。这可能包括激素疗法,化疗,靶向药物,免疫疗法,或这些选项的组合。有时,手术或放疗也会被使用。
您的医疗保健团队将根据特定癌症的特点帮助您确定最佳治疗方案。例如,了解你的癌症是激素受体阳性还是阴性,her2阳性还是阴性,还是三阴性,可以帮助你的医生调整你的治疗,使其最有效。
谁会得乳腺癌?
事实是,从理论上讲,几乎任何人都可能在他们生命中的某个时刻患上乳腺癌,无论年龄、种族、性别和其他因素。也就是说,乳腺癌确实倾向于针对某些群体而不是其他群体。
根据美国疾病控制与预防中心的数据,大多数被诊断患有乳腺癌的人是50岁或50岁以上的女性,但男性也可能患病。阅读更多关于男性乳腺癌.说到种族,白人女性最常受到影响,其次是黑人女性。
首先是什么导致了乳腺癌?
正如我们前面提到的,当乳房中的细胞开始以不应该的方式生长和分裂时,乳腺癌就会发生,最终产生一个叫做肿瘤的肿块。在青春期后,癌细胞可能在乳腺的结缔组织、乳管或产乳腺体(小叶)中扎根。但究竟是什么触发了乳腺细胞的生长失控,目前还不清楚。据美国癌症协会(American Cancer Society)称,科学家确实知道某些因素和习惯会干扰细胞的操作手册,也就是它的基因。如果有什么东西阻止了它停止分裂的信号,或者扰乱了它修复DNA损伤的能力,那些异常细胞就会继续生长。阅读更多关于乳腺癌的成因.
乳腺癌的危险因素是什么?
每个人的风险都是不同的,取决于诸如基因、家族史、生活方式和其他问题等因素。但普通女性在一生中的某个阶段患乳腺癌的几率约为12%。确诊的平均年龄为62岁。
以下是一些最常见的乳腺癌风险因素。
家族病史
虽然大多数患乳腺癌的人都没有家族病史,但如果你的亲戚有乳腺癌病史,确实会增加患病的风险——特别是如果你的亲戚在更年轻的时候被诊断出乳腺癌的话。如果你有一个直系亲属——母亲、姐妹或女儿——有这种疾病的病史,你自己的风险几乎会翻倍。如果你有两个一级亲属有乳腺癌病史,你患乳腺癌的风险会增加约三倍。如果你的父亲或兄弟患有乳腺癌,这也会使你面临更大的风险。
遗传学
某些基因突变也会增加患乳腺癌的风险。最常见的是BRCA1和BRCA2突变,其他不太常见的麻烦基因包括ATM、TP53、PTEN、CHEK2、STK11、CDH1和PALB2。
携带BRCA1或2基因突变的女性一生中患乳腺癌的风险为45%至72%。正常情况下,这些基因有助于防止异常生长;但当它们受到损伤时,身体就很难阻断肿瘤的发展。
不是每个人都需要检测这些突变,但那些有特定类型家族史的人(比如有两个一级亲属患有乳腺癌,或者有德系犹太血统的只有一个)需要检测。所以,在你下次体检时,问问你的医生,你是否应该考虑进行基因筛查,以更好地控制你患乳腺癌的几率。
如果事实证明你确实有其中一种突变,你可以和你的医生一起制定计划,降低这些风险数字。
年龄
仅仅是年龄的增长就会增加患乳腺癌的风险,而这种疾病的大多数病例发生在55岁及以上的人群中。有时,小基因突变需要数十年的积累,最终才会打破平衡,引发肿瘤。
种族和性别
尽管包括男性在内的任何性别的人都可能得乳腺癌,但这种疾病主要发生在女性身上。在美国,不到1%的乳腺癌患者是男性。(阅读更多关于男性乳腺癌,这里)。
你的种族也会影响你患乳腺癌的风险。白人女性最容易患乳腺癌,发病率为每10万名女性130.8人。其次最常受影响的种族群体是黑人女性,每10万名女性中有136.7人受影响。也就是说,黑人女性在45岁以下比白人女性更有可能患上这种癌症,而黑人女性在任何年龄都更有可能死于这种癌症(一些研究表明,该社区的健康差异可能是部分原因)。然而,如果你是亚洲人,西班牙人,或印第安人,你患乳腺癌的风险较低。
月经史
大多数乳腺癌是由雌激素和孕酮引起的,所以女性接触生殖激素的时间越长,患乳腺癌的风险就越高。12岁前开始月经的女性比14岁后开始月经的女性患乳腺癌的几率高20%。
绝经后期
同样,55岁之后进入更年期的几率比10年前增加约30%。
激素疗法/治疗
服用某些激素疗法,无论是为了治疗更年期症状还是为了控制生育,都可能会增加患乳腺癌的风险。例如,联合雌激素-黄体酮激素疗法(EPT)治疗更年期症状会增加你的风险。EPT使用时间越长,风险越大。也就是说,停用EPT三年内,你的风险会下降到正常水平。服用纯雌激素激素疗法(EPT)的女性没有这种增加的风险。
使用某些口服避孕药进行生育控制的历史也与非常小的(7%)风险增加有关。
体重/脂肪
一般来说,如果你在绝经后被认为超重或肥胖,你患乳腺癌的风险就会增加。关于脂肪,有一个鲜为人知的事实:它会产生雌激素。所以你吃的越多,你的荷尔蒙水平就越高。
一项研究发现,如果一名女性被诊断患有乳腺癌,她被诊断为第二原发癌症的风险会随着她体重的增加而增加。
另一项研究JAMA肿瘤学研究发现,在绝经后的女性中,体内脂肪含量最高的女性患雌激素敏感性肿瘤的风险是体内脂肪含量最低的女性的两倍。即使是那些身体质量指数“健康”的女性也是如此。这就是为什么经常锻炼很重要。事实上,研究表明,有规律的体育锻炼可以降低患乳腺癌的风险。
饮食
根据2018年的一篇评论,不健康的饮食可能会增加你肥胖的风险,从而增加患乳腺癌的风险最新乳腺癌报告.虽然有很多研究表明,健康的饮食可以降低患癌症的风险,但没有任何特定的食物与乳腺癌风险增加之间的明确联系。
例如,根据美国癌症协会的说法,糖会让癌细胞生长得更快是一个神话。也就是说,高含糖饮料和食物的饮食可能会导致体重增加,从而增加患乳腺癌的风险。但偶尔吃点甜食不太可能造成问题(唷!)
酒精消费
英国《每日邮报》上的一项研究表明,偶尔喝一杯酒精饮料没有问题,但即使是适量饮酒(一天一两杯)也会使患乳腺癌的风险增加约三分之一到一半最新乳腺癌报告.
生殖历史
你是否怀孕过,在什么年龄怀孕,都可以通过改变你的激素水平和激素暴露来影响你患乳腺癌的风险。一项研究国际癌症杂志研究发现,从未生育过的女性患这种疾病的可能性是其他女性的1.3倍。35岁以后生第一个孩子的女性患乳腺癌的几率是20岁以前生第一个孩子的女性的1.4倍。不过,生孩子的最佳时间是你说“是”的时候——可能永远都不会。
致密的乳腺组织
有些女性的乳房比其他人更致密,这意味着她们的乳腺和纤维组织比脂肪组织多。与乳腺密度平均的女性相比,乳腺密度高的女性患乳腺癌的风险会增加1.5到2倍。此外,乳腺组织致密会使肿瘤更难在乳房x光检查中发现。
乳腺癌或乳房肿块的历史
不仅仅是家族史会让你面临风险——个人乳腺癌病史也是一个风险因素。如果你过去有一个乳房患过乳腺癌,那么你将来在另一个乳房或同一乳房的不同部位患新癌症的可能性就会稍微高一些。年轻女性的这种风险略高。此外,根据2017年的一项研究,如果你的家人在50岁以下患有卵巢癌,你患乳腺癌的风险可能也会增加妇科肿瘤.
如果你有非癌性(良性)乳腺疾病的病史,如肿块或囊肿,你患乳腺癌的风险也会增加。例如,在2020年第12届欧洲乳腺癌会议上发表的一项研究发现,患有良性乳腺疾病的女性患乳腺癌的几率是没有良性乳腺疾病历史的女性的1.87- 2.67倍。
辐射暴露
如果你过去曾因其他癌症(如淋巴瘤)接受过胸部放射治疗,那么你患乳腺癌的风险可能会更高。如果你在十几岁或刚成年时接受过辐射,你的风险就会增加,而40岁以后接受辐射治疗似乎不会增加你的风险。
Diethylsibestrol (DES)
二乙基西雌酚(DES)是一种合成形式的雌激素。在1940年至1971年期间,美国的一些孕妇服用了它,以帮助防止流产和早产。不幸的是,这些女性患乳腺癌的风险更高,这可能是由于更多地接触雌激素。如果你的母亲在怀孕期间服用了DES,你的风险也会更高。
我有乳腺癌的症状吗?
有些乳腺癌没有明显的症状这就是为什么定期的乳房x光检查如此重要。(美国癌症协会(American Cancer Society)表示,女性从45岁开始需要每年进行乳房x光检查,但应该可以选择在40岁开始每年进行检查。)
但有时,这些肿瘤确实会让你知道自己是谁,所以知道要寻找什么是有帮助的。有以下任何症状并不一定意味着你患了癌症。(阅读更多关于乳腺癌症状,这里)。尽管如此,如果你有以下任何问题,这是一个信号,请打电话给你的医生:
肿块和肿胀。许多女性天生乳房肿块。你应该注意你在乳房中感觉到或看到的任何肿块——但如果两个乳房在相似的地方有相似的肿块,或者它们随你的月经周期而出现和消失,并且光滑而有弹性,它们很可能只是囊肿或其他正常的组织肿块。最需要注意的肿块是新形成的,只是在一侧,而且不会消失。有时,扩散到淋巴结的晚期乳腺癌也会引起腋下或锁骨处的肿胀、压痛或肿块。任何部分或全部乳房的增厚或肿胀也应该检查。
硬斑皮肤下大理石大小的硬斑另一件需要知道的事情是:尽管肿瘤摸起来软软的、光滑的,但癌变肿块的边缘通常不规则,摸起来坚硬而不可移动,就像鹅卵石或大理石一样。
乳房大小/形状/曲线的变化。如果乳房的大小或形状发生了无法解释的变化,也应该去健康护理人员那里检查一下。
疼痛。许多女性在月经周期的特定时间会经历乳房的压痛,但乳房或腋下的新疼痛并没有随着月经周期消失,应该检查一下。
乳头倒置或缩回。乳头新近收缩(或凹陷)是某些癌症的症状。肿瘤会引起炎症和疤痕,将组织向内拉扯。
乳头溢液。突然的乳头溢液——尤其是带血的液体——如果是没有母乳喂养或去年有过孩子的人,可能是乳腺癌的迹象,应该检查一下。
皮肤的变化。如果你注意到乳房或乳头的皮肤发红、脱皮、剥落或干燥,这可能是乳腺癌的征兆。乳头周围湿疹样的皮疹可能是佩吉特氏病的征兆。发红、发热、肿胀或酒窝都可能是炎症性乳腺癌的症状。
医生如何诊断乳腺癌?
医生用几种不同的工具诊断乳腺癌。这些是您可以期待的一些更常见的方法。
乳腺癌影像学检查
第一步是观察你的乳房组织内部,这可以通过成像技术通过几种方式来实现:
乳房x光检查。当你听到乳房检查时,你可能会想到乳房x光检查——这是因为这是乳腺癌最常见的检查方法,通常是第一次检查的首选。根据美国医师学会(American College of Physicians)的建议,大多数女性应该在50岁之前开始定期进行乳房x光筛查,不过高危女性可能需要更早开始。这些x射线成像检查寻找被称为钙化的肿块或小白点。如果医生怀疑患者患有乳腺癌,他们会要求患者进行诊断性乳房x光检查,以进一步检查乳房的任何变化。在诊断性乳房x光检查中,放射科医生通常会在你等待的时候立即查看图像,以防他们想要拍更多的照片,或者他们会使用特别“放大”的视图来真正瞄准特定的区域。
超声波。有时,医生想要得到不同的或更详细的乳房图片,就会要求做超声波(使用声波)或磁共振成像(MRI),以获得关于可疑肿块或斑点的更多信息。超声是追踪可疑肿块的一个很好的选择,因为充满液体的囊肿反射声波的方式不同,而固体肿块更有可能是癌症。
磁共振成像(MRI)。患乳腺癌风险高的女性有时需要在常规乳房x光检查的同时进行核磁共振检查。这是因为核磁共振成像可以“看到”乳房x光检查遗漏的一些癌症。也就是说,跳过乳房x光检查而只做核磁共振检查并不是一个好主意,因为核磁共振成像可能会遗漏乳房x光检查中会出现的其他癌症!有时,核磁共振也被用作乳腺超声的后续检查,以获得更多信息。
乳腺癌的乳腺活检
在活组织检查中,医生会从乳房中取一点液体或组织,并检测其是否异常。有几种不同类型的活检:
细针穿刺活检。在这种微创手术中,医生将一根细长的空心针插入肿块中去除一些细胞。然后你的医生可以观察这些细胞以寻找癌症的迹象。
核心针活检。这种类型的活检使用更大的空心针来评估可疑的乳腺变化。如果怀疑是乳腺癌,这通常是活检方法的选择,因为更大的针可以切除更多的组织。它不需要任何手术。如果有必要,你的医生可能会使用成像测试来帮助引导针头。
外科(开放)活检。如果核心针活检或细针穿刺结果不清楚,医生需要更多信息,可以进行这种类型的活检。在外科活组织检查中,你的医生用手术切除整个可疑的肿块切除活组织检查)或只是它的一部分(称为an切口活检)来研究它对癌症的影响。
淋巴结活检。如果你的医生需要检查你的乳腺癌是否已经扩散到淋巴结(比如腋下淋巴结),他们也可能会对其中一个或多个淋巴结做穿刺活检或细针穿刺。
图像引导活检。图像引导活检是指你的医生使用超声波、乳房x光检查(称为x光检查)立体定向活检)或其他成像技术,以帮助在活检过程中引导针头。例如,如果肿块难以感觉或发现,而你的外科医生想更好地引导他们的目标,这可能在细针穿刺或核心针活检中完成。
真空辅助活检。在穿刺活检过程中,医生可能会使用抽吸装置来帮助获得更好的样本。
活检样本分析
你的医生团队将研究从你乳房上取下的活检样本,以确定任何特定的特征,以帮助你确定最佳治疗方案。这些特征包括:
肿瘤的特性。在显微镜下可以发现很多东西,包括肿瘤是侵袭性还是非侵袭性(原位)、小叶性还是导管性。医生还可以确定肿瘤是否已经扩散到淋巴结。
HER2状态。如果活组织检查显示你的肿瘤是癌变的,就需要做更多的检查来确定是哪种癌症。HER2阳性乳腺癌会过度产生人表皮生长因子受体2 (HER2)蛋白,它会加速肿瘤的生长。那些检测呈阳性的人接受了特定的靶向药物,可以阻断这些信号。
ER和PR。依赖雌激素受体(ER)或孕激素受体(PR)生长的乳腺癌被称为激素受体阳性肿瘤。如果你的活检显示你的肿瘤是其中之一,医生会做进一步的检查。据美国癌症协会(American Cancer Society)称,这些癌症可以用激素治疗药物治疗,预后通常比其他肿瘤好。大多数乳腺癌都是激素受体阳性。
年级。等级描述肿瘤细胞——它们是否看起来与健康细胞不同,以及它们生长的快慢。有三个等级:1级(分化良好,或最接近健康外观的细胞),2级(中度分化)和3级(分化较差,或与健康外观非常不同的细胞)。
如果激素受体和HER2检测均为阴性,则属于三阴性乳腺癌。三阴性癌症与其他类型的乳腺癌相比,乳腺癌的侵袭性往往更强,尽管专家们并不确切确定原因,而且靶向治疗也较少。
活检后的额外检查
你的医生可能还会进行其他血液测试,以检查你身体不同系统的运作情况。这可能在你的癌症诊断和治疗过程中以不同的方式进行。
全血细胞计数。CBC检查的是你血液中不同类型细胞的数量,包括红细胞和白细胞。目的是确保你的骨髓正常运作。
肝炎测试。在某些情况下,你的医生可能会检测你的血液,看你是否有活动性乙肝或丙肝感染。这是因为在活动性感染的情况下进行化疗可能会导致肝损伤加重。
血液化学测试。你的医生可能会做一个血液化学测试,这可以显示你的肾脏和肝脏的功能如何。
MammaPrint和其他测试。根据美国癌症协会的说法,活组织检查之后,医生可能会对你的细胞进行额外的测试,以收集更多关于癌症的信息。例如,Oncotype DX、Pam50 (Prosigna)和MammaPrint都是检查乳腺癌基因的测试。这些测试所揭示的信息可以帮助你的医疗保健团队针对特定的癌症制定个性化的治疗方案。
乳腺癌的护理和治疗选择是什么?
大多数乳腺癌的治疗包括手术切除肿瘤。但在那之后,许多人将需要更多的护理。很多人在决定做什么之前会咨询一个由不同类型的医生组成的团队,包括肿瘤学家和乳腺外科医生。
治疗乳腺癌的最佳组合取决于你的具体情况。您的医疗保健团队将考虑不同的因素,包括您的年龄、癌症的阶段、癌症的类型(包括其对激素的敏感性)、您的偏好等等,以确定最佳的治疗方案。阅读更多关于乳腺癌的治疗.
乳腺癌手术
有一系列的外科手术可以切除乳腺癌肿瘤,或者在肿瘤切除后重建乳房,有些手术的范围比其他的更广。它们包括:
乳房肿瘤切除术。只切除肿瘤和肿瘤周围的一些组织。对于那些相对于乳房较小且乳房内没有多发的癌症患者来说,这是一个很好的选择,因为它有助于保存乳房。许多淋巴结扩散的患者也可能是候选者。
乳房切除手术。所有的乳房组织(有时包括乳头和/或乳房的皮肤)都被切除。当乳腺中有多个肿瘤区域,或者肿瘤与健康乳腺组织相比非常大时,通常建议进行这种手术。乳房切除术有几种不同的类型,如下所示。
简单/全乳切除。简单的乳房切除术会切除整个乳房,包括乳头、乳晕和皮肤。有时,腋下淋巴结也会被切除。双侧乳房切除术是指切除双侧乳房,如果你有BRCA基因突变或患乳腺癌的风险增加,通常会进行双侧乳房切除术。
部分乳房切除术。这种乳房切除术类似于更广泛的乳房肿瘤切除术。你的外科医生切除了癌变的乳腺组织和它周围的一些正常组织。有时,你可能会听到这被称为乳房四边形切除术或部分乳房切除术,或“保乳”手术。
Skin-sparing乳房切除术。这种乳房切除术保留了乳房上的大部分皮肤,但切除了乳房组织、乳头和乳晕。这种方法可以减少疤痕,使乳房重建更加自然。也就是说,并不是所有的肿瘤都适合这种手术。
保留乳头乳房切除术。在这种手术中,你的医生移除乳房组织,但保留乳房皮肤和乳头完整。同样,这可能不是所有女性的选择,但这通常是乳房重建手术前的首选。
根治性乳房切除术。这是指外科医生切除整个乳房、腋下淋巴结和乳房下的胸壁肌肉。它曾经是一种常见的手术形式,但现在不经常做了,因为其他小范围的手术也同样有效。例如,改良的根治性乳房切除术是指在完成简单的乳房切除术的同时切除腋下淋巴结,但不切除胸壁肌肉。
淋巴切除术。该手术需要切除腋下部分或全部淋巴结(称为腋窝淋巴结)。如果肿瘤已经扩散到乳房以外,就需要这样做。这有时也被称为淋巴结清扫。你可能还听说过前哨淋巴结活检这个术语,这是指前哨淋巴结——第一个被扩散的癌症影响的淋巴结——在手术中被切除。
乳房重建手术。如果你做过乳房切除术,你可能想通过手术重建乳房丘,让它们看起来和以前一样。这是大多数但不是所有做过乳房切除术的人的一种选择。在做乳房切除术之前讨论你的偏好是很重要的,这样你的手术团队可以提前计划。
乳腺癌化疗
化疗药物被用来杀死或缩小癌细胞。有些肿瘤对化疗的反应比其他肿瘤更好——对特定癌细胞所做的测试将帮助你和你的医生决定这些药物是否应该成为你治疗计划的一部分。化疗通常以静脉输液或注射的方式进行在诊所或医生的办公室。每次剂量以几周为周期,以使患者能够在每次治疗后休息和恢复,然后再进行下一次治疗。每个人需要化疗的时间长短不同,但通常持续3到6个月。
根据美国癌症协会(American Cancer Society)的说法,有时候,化疗是与其他治疗结合使用的。化疗是在手术前进行的,叫做新辅助化疗.你的医生可能会先尝试缩小你的肿瘤,这样手术就不需要这么大的范围。化疗是在手术后进行的,叫做辅助化疗.这可能是为了杀死手术后留下的任何癌细胞。
乳腺癌的激素疗法
激素疗法通常用于治疗激素阳性癌症,以切断肿瘤生长和扩散所需的激素供应。这些药物通常需要服用很长时间——5到10年。
针对激素受体阳性乳腺癌,有几种主要的激素疗法:
雌激素受体阻断药物。对于对雌激素敏感的乳腺癌,用药物阻断雌激素受体是一种有效的对抗癌症生长的方法。这类药物包括他莫西芬和富维司坦(Faslodex)。
Estrogen-lowering治疗。同样,一些有效的疗法通过帮助降低你的雌激素水平来帮助防止癌症的生长。这类药物中有一种叫做芳香化酶抑制剂,它通过阻断体内雌激素的产生发挥作用。其他可以降低雌激素水平的治疗包括卵巢抑制治疗,如卵巢切除术(切除卵巢的手术)、化疗药物和黄体生成素释放激素(LHRH)类似物(阻止身体向卵巢发送信号产生雌激素的药物)。
其他激素疗法。不太常见的是,也可以使用其他形式的激素治疗,如醋酸孕酮(一种类似孕激素的药物)、雄激素和大剂量的雌激素。
需要注意的是,激素疗法可以对你的生育能力产生影响。例如,卵巢切除术会导致永久性绝经。其他激素疗法可能只会暂时停止卵巢中卵子的产生,但有些女性在停止激素疗法后仍然很难怀孕。这就是为什么在开始治疗之前,和你的医生谈谈保持生育能力的选择是很重要的。
乳腺癌靶向疗法
靶向药物的工作原理——你猜到了——针对癌症的某个特定方面,从而更好地阻止癌症的生长。例如,一种药物可能针对特定癌症的基因、产生的蛋白质或特定肿瘤的其他特征。你的医生会进行不同的测试,以帮助确定是否有一种靶向药物可能对你有效。
这种治疗的一大优点是,它限制了对健康细胞的损伤,不像化疗,化疗除了攻击癌症,还会破坏健康组织,产生很多副作用。靶向治疗可以通过注射、静脉注射或药片的形式进行,其中一些可能会持续一年。
这里有一些潜在的靶向治疗乳腺癌的药物。
HER2-Targeted药物
如果你的医生已经确定你的癌症为her2阳性,他们可能会给你开以下一种靶向药物:
曲妥珠单抗(赫赛汀)
Pertuzumab (Perjeta)
帕妥珠单抗、曲妥珠单抗和透明质酸酶zzxf (Phesgo)
Neratinib (Nerlynx)
阿多曲妥珠单抗伊美坦辛或T-DM1 (Kadcycla)
其他靶向药物
你的医生可能开的其他类型的靶向药物包括:
Alpelisib (Piqray)
靶向CDK4/6蛋白的药物:abemaciclib (Verzenio), palbociclib (Ibrance), ribociclib (Kisqali)
拉帕替尼(Tykerb)
Tucatinib (Tukysa)
Sacituzumab govitecan-hziy
恩克替尼(Rozyltrek)和拉克替尼(vitrakvi)
Olaparib (Lynparza)
Talazoparib (Talzenna)
Everolimus (Afinitor)
乳腺癌的免疫疗法
还有一些药物可以用来促进人体自身的免疫系统杀死癌细胞。根据美国临床肿瘤学会的说法,这些被称为免疫治疗药物或生物治疗。与其他靶向药物一样,免疫疗法通常不会像化疗那样对健康细胞造成严重损害。尽管如此,与任何药物一样,它也有潜在的副作用,如皮疹、流感样症状和腹泻。目前,有两种免疫疗法药物被批准用于治疗某些晚期乳腺癌:
Atezolizumab (Tecentriq)。该药物结合了免疫治疗药物atezolizumab和化疗药物,以帮助靶向局部晚期三阴性乳腺癌和转移性三阴性乳腺癌。
Pembrolizumab (Keytruda)。这种免疫疗法治疗某些无法通过手术治疗的转移性乳腺癌。在某些情况下可与化疗药物联合使用,用于治疗转移性或局部复发性三阴性乳腺癌。
乳腺癌放射治疗
高能x射线被送到乳房,以清除癌细胞,缩小肿瘤,和/或帮助防止乳腺癌在手术后复发。你是否需要辐射取决于很多因素。例如,如果你做的是乳房肿瘤切除术而不是乳房切除术,你可能需要放疗来清除可能留下的任何恶性细胞,降低肿瘤重新生长的几率。一些女性在乳房切除术后也需要放疗。
放疗要么对整个乳房进行,要么只对肿瘤所在的部分进行。如果你的医生决定你需要全乳房放射治疗,你将每周接受5天的治疗,持续3到6周。如果你的乳房只有一部分需要放疗,你通常需要每天1到2次治疗,持续3到5天。
有几种不同类型的放射疗法用于治疗乳腺癌:
外部光束辐射。这种形式的辐射是治疗乳腺癌最常见的类型。这有点像x光,但辐射更强。它使用体外的机器用光束将辐射定向到正确的区域。
内部辐射。这种辐射有时被称为近距离放射疗法,是一种从体内作用于乳房某一部分的放射疗法。小管或导管将这种辐射传递到癌症使用小片放射性物质的区域。通常,在45岁以上的女性中,在乳房肿块切除术中切除了DCIS或早期浸润性乳腺癌。
术中放疗(IORT)。这是一种局部乳腺放疗,在乳腺癌手术中,在切除肿瘤区域之后,在闭合切口之前进行。它使用与外部光束辐射相同的机器,但它提供低能的x射线或电子来限制辐射剂量。
低分级放射治疗。这种形式的辐射类似于外部束辐射,但可以在更少的时间内完成(15 - 19次相比25 - 30次),因为提供的辐射剂量更高。
三维放射治疗。这种形式的放射治疗使用特殊的机器来更好地靶向肿瘤区域,每天两次,持续五天。

其他类型的乳腺癌治疗可以帮助
人们谈论抗击癌症的战争是有原因的:因为治疗会把你的身体变成战场。所以当你在经历它的时候,做你需要的任何事情来感到安慰,支持,减少压力。按摩,瑜伽,针灸,和/或普通的老谈话疗法可以保护你免受任何附带伤害。
乳腺癌治疗会引起并发症吗?
它可以。不同的治疗方法有不同的风险和副作用,但根据美国疾病控制与预防中心的数据,以下是最常见的几种:
乳腺癌手术的潜在并发症
疼痛
失去感觉在胸部或剩余的乳房组织
一种叫做淋巴水肿的肿胀。在接受放疗后——或者在手术中摘除淋巴结——淋巴液会开始在手臂、手、乳房或躯干堆积。
化疗的潜在并发症
恶心想吐
口腔溃疡
脱发
感染风险更高
食欲下降和/或体重减轻
脑雾或注意力和记忆障碍(通常被称为“化疗脑”)
激素治疗的潜在并发症
头疼
轻微的恶心
潮热
阴道干涩
阴道分泌物
潮热
盗汗
增加血栓的风险
情绪波动
靶向治疗的潜在并发症
乏力
脱发
口腔溃疡
恶心想吐
胆固醇或血糖升高
感染风险增加
心脏问题
乳腺癌治疗的副作用可能相当令人不快,但如今,医生们有很多方法来帮助缓解副作用,从抗恶心的药物到增强免疫力的药物。不要担心摆出一副勇敢的样子。如果你正在与症状斗争,让你的医生知道,这样他们可以帮助你找到一些缓解。
乳腺癌的前景如何?
当你被诊断为乳腺癌时,你脑海中闪现的第一个想法可能是:“我会怎么样?”我会好起来吗?”好消息是,乳腺癌的治疗方法比以往任何时候都好,多亏了最新的研究,它们一直在改进。
下面,我们根据美国国家癌症研究所(NCI)提供的数据,列出了不同阶段乳腺癌的5年生存率。值得注意的是,NCI并没有根据0-4阶段来追踪这些数据,相反,他们根据癌症是局部的、区域性的还是遥远的癌症来进行分组。以下是这些术语的含义:
本地化:没有迹象表明癌症已经扩散到乳房以外。
地区:癌症已经从乳房扩散到附近的淋巴结或其他组织。
遥远的:癌症已经扩散到身体的其他部位,如骨骼、肝脏或肺。
总的来说,所有乳腺癌的5年生存率为90%。这意味着,与总体人群相比,患乳腺癌的女性在确诊后至少活5年的平均几率是普通人的90%。
记住:这些数据只是估计——和你的医生谈谈你的具体情况和潜在前景是必须的。这是因为你的治疗前景取决于大量不同的个性化因素,比如你的年龄、种族、特定类型的乳腺癌等等。以下是按阶段划分的5年存活率:
本地化:99%
地区:86%
遥远:29%
你也可能听说过,如果你被诊断出患有乳腺癌,隆胸手术会影响你的生存几率。虽然一些研究确实指出了这种风险,但2013年的一项系统综述BMJ我们需要谨慎地解读这些数据,因为在评估生存率时,一些研究没有考虑到除了隆胸外的其他因素。也就是说,这种联系可能存在,因为隆胸会使早期乳腺癌更难检测出癌变的乳房肿块,而此时乳腺癌更容易治疗。如果你担心隆胸对癌症风险的影响,和你的医生谈谈。
男性乳腺癌
虽然患乳腺癌的最大风险因素是女性,但男性也可能患乳腺癌,这是事实。事实上,2019年,碧昂丝的父亲成为美国每年2650名确诊男性中的一员。这是因为男性体内也有乳房组织——这是一个鲜为人知的事实。也就是说,这是非常罕见的:在美国,只有不到1%的乳腺癌病例发生在男性身上。
与女性不同的是,男性的乳房组织在青春期后往往不会生长。也就是说,癌症仍然有可能在这些细胞中发展。根据美国癌症协会的数据,男性最常见的乳腺癌类型有:
导管原位癌(DCIS)。DCIS是始于乳腺导管的最早的乳腺癌形式,约占所有男性乳腺癌病例的10%,幸运的是,手术几乎可以治愈它。
浸润性导管癌(IDC)。IDC也是女性最常见的乳腺癌。在男性中,它至少占所有乳腺癌诊断的80%。这些癌症始于乳腺导管,然后扩散到其他乳腺组织。在男性中,这通常发生在乳头附近,因为那里的脂肪组织比女性少。
乳头佩吉特病。这是一种乳腺癌,始于乳腺导管,然后扩散到乳头,有时乳头周围的黑圈称为乳晕。虽然它只占女性乳腺癌的1%到3%,但在男性中稍多一些,占5%。症状包括乳头上的皮肤变化,包括鳞屑、红色、结痂和瘙痒、出血或渗出。
浸润性小叶癌。只有大约2%的男性乳腺癌是ILCs,这意味着它们开始于乳房中称为小叶的产乳腺体。这种情况非常罕见,因为男性的乳腺组织中通常没有很多小叶。
极其罕见的是,男性也可能发展为炎症性乳腺癌或原位小叶癌,这是其他乳腺癌亚型。
乳腺癌患者的生活是怎样的?
在被诊断出患有乳腺癌后,每天的生活都充满了恐惧和焦虑,还有治疗带来的疼痛或其他真正不有趣的副作用。你可能还得和那些不理解你的情况、不能完全理解你所经历的事情的人打交道。但有一个好消息:因为乳腺癌是一种相对常见的疾病,而且有很多很好的治疗方法,有很多人了解你的情况,可以帮助你。
一步一步来:让自己了解乳腺癌,永远不要害怕向你的医疗团队提出问题,寻求朋友或爱人的帮助,与你一起赴约。乳腺癌的治疗可能很复杂,术语也令人困惑。当你感觉不舒服或害怕的时候,很难把一切都弄清楚——你的约会伙伴可以做详细的笔记,记下你下次问的问题。

情绪健康
这个诊断会让你的生活天翻地覆。但在接下来的几个月里,你将做出一些人生中最重要的决定,压力和抑郁会干扰你的愈合过程。下面是如何反击的方法。
在日常生活中减轻压力。负面情绪会影响你做出深思熟虑的决定的能力,还会导致压力,从而抑制你的免疫系统。所以一定要参加帮助你平静头脑的活动,比如冥想、深呼吸、锻炼、写日记或其他任何对你有效的方法。
说出来!和朋友和家人聊聊你正在经历的事情可以帮助你减少孤独感。这也会给他们提供支持的机会。等他们来了,就拿去吧。如果你太累了不想做饭,让他们给你送晚餐。如果你在化疗过程中需要陪伴,让他们开车送你去诊所,在你输液的时候留下来聊天。
考虑参加支持小组或与治疗师交谈。被诊断患有乳腺癌是很可怕的——即使你发现得很早,而且预后良好。没有人能像经历过的人那样确切地理解你所经历的。许多大型医院和癌症中心都有免费的患者支持小组。试试吧。
的性生活
癌症让你忙于与生命的斗争,通常很难去考虑其他事情,包括性。另外,在乳房肿瘤切除术或乳房切除术后,你对自己身体的感觉和外观会发生很大的变化。
化疗或激素治疗等疗法也会干扰性欲或性功能。但你不必坐以待毙。最好的第一步是和你的医生谈谈。大多数女性在乳腺癌治疗期间或治疗后都会遇到一些性生活的改变和中断。
当你提起这件事时,你的医生不会感到惊讶或尴尬!她可以提供帮助:她可以推荐一些药物和其他疗法,帮助缓解药物对性的副作用;另外,她可以把你介绍给其他乳腺癌幸存者的支持小组,或者是一个擅长帮助幸存者轻松回到正常生活的咨询师——包括高潮。
乳腺癌预防
如果你正在阅读这篇文章,而你还没有被诊断出患有乳腺癌,你可能想知道是否可以采取一些措施来降低患病风险,并尽可能保持健康。答案是肯定的!这是预防乳腺癌的最新证据。
生活方式因素
虽然有些患乳腺癌的风险因素是你无法改变的,比如你的基因,但也有一些是你可以控制的,比如饮酒。尽管如此,据美国癌症研究所(American Institute for cancer Research)称,也有证据表明,有一些因素可以预防乳腺癌。你可以做以下几件事,过上更健康的生活方式,降低患乳腺癌的风险:
锻炼。研究表明,足够的锻炼可以帮助你预防乳腺癌,而锻炼不足会增加患乳腺癌的风险。因此,进行足够的体育锻炼应该是首要任务。目前的指导方针建议每周至少进行150分钟中等强度的体育活动。中等强度的活动如快走、瑜伽、双打网球或园艺)。另一个选择是每周进行75分钟的高强度运动,比如慢跑、游泳、踢足球或上有氧舞蹈课。找一个朋友来帮助激励你,让它变得更有趣!
减少酒精的摄入。虽然我们很多人都喜欢时不时地喝一杯酒,但喝酒确实会增加患乳腺癌的风险。如果你想主动预防患乳腺癌的风险,那么不喝酒是最好的选择,减少偶尔喝酒的次数也会有所不同。
保持健康的体重。研究表明,绝经后身体脂肪过多会增加患乳腺癌的风险。采取措施保持健康的体重,例如健康的饮食和定期锻炼。
如果条件允许,母乳喂养。有趣的事实:母乳喂养可以通过降低体内某些激素水平来降低患乳腺癌的风险。也就是说,如果你不能或不愿意母乳喂养,你仍然可以做很多其他的事情来保持健康(见上面!)
乳癌筛检
保护自己健康的最好方法之一就是根据最新的医学指南进行乳腺癌筛查。这是因为筛查可以帮助早期发现可疑的乳腺组织区域,并在它们成为更大的问题之前进行治疗。它甚至可以挽救你的生命。
以下是美国内科医师学会根据你的年龄对乳腺癌筛查的最新建议,如果你处于平均风险水平,也就是说你没有症状,没有癌症病史,也没有高风险基因突变:
40至49岁:这个年龄段的女性应该和她们的医生讨论是否应该在50岁之前进行乳腺癌筛查,并权衡风险和好处。
50至74岁:这个年龄段的女性应该每隔一年做一次乳房x光检查。
75岁及以上:75岁以上的女性——或预期寿命在10岁以下的女性——不需要进行乳腺癌筛查。
也就是说,明智的做法是和你的医生谈谈,根据你的个人健康史和情况制定一个良好的筛查计划——尤其是如果你不属于“平均风险”类别的话。
先发制人的治疗
如果你的医生已经确定你患乳腺癌的风险非常高,你现在可以做一些事情来帮助降低风险,包括手术或服用某些药物。
预防性乳房切除术
如果她们患乳腺癌的风险很高,一些女性可能会选择进行预防性手术,称为预防性乳房切除术,以切除乳房,降低患乳腺癌的风险。据美国癌症协会称,这种手术可以将患乳腺癌的风险降低90%以上。如果你符合以下条件,你可以接受这种手术:
是否有BRCA1或BRCA2基因突变
你的家族中有很严重的乳腺癌病史吗,比如有几个近亲
30岁前接受过胸部放射治疗吗
已经在一个乳房患过癌症,特别是如果你也有很强的家族史
乳腺癌的药物治疗
如果你患乳腺癌的风险很高,你可以服用一些药物来帮助降低风险。这被称为化学预防。这些药物包括:
它莫西芬
雷洛昔芬
芳香化酶抑制剂
你的医生可以帮助你探索这些选择,包括潜在的副作用,以确定最佳的行动方案,这取决于你的具体风险因素和情况。
乳房检查
据美国癌症协会(American cancer Society)称,无论是乳房自检还是临床乳房检查都没有被证明能降低死于乳腺癌的风险。事实上,他们不建议定期自我检查或乳房临床检查。尽管如此,他们也表示,在某些情况下,做这些检查是有充分理由的。例如,这是一个很好的机会,可以提高你对什么是正常的身体的意识,并与你的医生谈谈任何担忧。
自检
熟悉自己乳房的正常感觉和外观是很重要的——这被称为乳房自我意识。这个练习可以帮助你注意到任何变化,如肿块或疼痛。如果你确实注意到了变化,马上报告给你的医生,让他们检查。
由医生进行乳房检查
另一种类型的乳房检查是临床乳房检查,由医生或护士进行。他们会用手摸摸你的胸部和腋下的变化,包括肿块。
乳腺癌意识
你有没有注意到,当十月来临的时候,所有的东西都变得越来越粉红色了?这是因为10月被公认为乳腺癌宣传月。这项运动的目标是增加对乳腺癌的支持和认识,包括教育公众了解乳腺癌的基本知识,以帮助及早发现病例和改善治疗效果。
但是提高人们对乳腺癌的认识不应该局限于一年中的一个月。由于这是美国女性中除皮肤癌外最常见的癌症,所以每个人都了解这种癌症的基本知识是很重要的。这意味着你要知道什么时候应该开始进行乳腺癌筛查,知道需要注意的基本症状,等等。因为我们对乳腺癌了解得越多,我们就越能携手对抗它,让我们自己和我们的社区保持健康。
我在哪里可以找到乳腺癌社区?
关于乳腺癌的讨论很多,但找到了解你的情况的人并与他们交谈,与找到有效的治疗方案同样重要。这里有一些地方可以开始建立联系,寻找资源,认识朋友。
顶级乳腺癌博主/ instagram用户
Brittney小吏,@brittneybeadle
遵循,因为:乳腺癌并没有统治她的生活——她继续过着充实的生活,只有“a”触摸转移性乳腺癌。”前一天她还在化疗,第二天她就变成了住在海滩上的美人鱼。
玛吉Kudirka,@baldballerina,baldballerina.org/
遵循,因为:她从纽约乔佛里音乐会(Joffrey Concert Group)的芭蕾舞演员大舞台,到转移性乳腺癌四期化疗椅。经历了双侧乳房切除手术后,她正在努力回到聚光灯下曲膝一次。
Dayna Dono,@daynadono,anaono.com/
遵循,因为:有实际上一件文胸就能做到这一点,而她才是该感谢的人。她是ananono文胸的创始人和设计师,这是一款专门为那些做过乳腺癌重建、乳房手术、乳房切除术或患有其他不适合用其他文胸的女性设计的文胸。
Umi玛丽,@umi_kmarie
遵循,因为:舞者、瑜伽修行者、三个孩子的母亲、乳腺癌斗士——这些只是她的一些头衔。但当我们滚动她的消息时,我们看到的是:诗人。她感激和鼓励的话语就像你生活的小咒语——其中很多都来自她的生存。
贝思飞兆,@bethfairchild
遵循,因为:她无所畏惧,正在与四期乳腺癌作斗争。她为提高人们对乳腺癌的认识而开展的活动是新鲜的,而且像野火一样蔓延开来,我们完全鼓励你和她一起开辟这条道路。
Nalie卡斯,@nalieagustin
遵循,因为:励志YouTuber Nalie Agustin在24岁时被诊断出乳腺癌4期。她在自己的频道上全程用视频记录了她的治疗过程,然后就开始了Nalie秀在那里,她与癌症幸存者、名人和其他鼓舞人心的人交谈。
塞布丽娜斯基尔斯,@sabrinaskiles
遵循,因为:不久之前,她还是一个30多岁的两个男孩的母亲,跟随她的丈夫走遍全国寻找他理想的工作,庆祝一个里程碑式的生日。当她发现乳房里有个肿块时,这一切都在一夜之间改变了。现在她是一个美丽的混合的母亲-化疗-假发-妻子-辐射-恢复生活。她的帖子,就像迷你专栏,会让你的心要么破碎,要么满足,或者两者兼而有之。哦,她还分享了对乳腺癌有益的食谱!跟你说过她值得跟踪。
杰西卡·博伊德@jessicaaboyd
遵循,因为:仅仅因为她离最后一轮化疗还有几年时间,并不意味着她停止了与癌症复发的生命中最艰难的战斗。尤其是当她有了另一个奋斗的理由——为她在癌症治疗结束三年后怀上的奇迹宝宝。每个月的第一天加入她的自我乳房检查(别担心,她会提醒你),并在她的健身之旅中保持强壮,这样她就可以抵御转移性乳腺癌。
最热门的乳腺癌播客
研究乳腺癌.这个节目来自乳腺癌研究基金会,与该领域的顶级医生讨论了最新的乳腺癌新闻。
美好的光辉.在被诊断出乳腺癌后,乔吉·克劳福德对生活的看法完全改变了。她需要一种新的观点——一种把她带回自我照顾的基本原则,一种让自己充满积极的态度的观点。这段录音会给你所有的好氛围。
摆脱乳腺癌.这个播客由乳腺癌幸存者和康复教练香农·巴罗斯(Shannon Burrows)主持,分享幸存者的故事,谈论诊断后如何在生活中茁壮成长,而不仅仅是生存。
顶级乳腺癌支持组织和非营利组织
远离乳腺癌的生活.为乳腺癌患者及其朋友和家人提供可靠的信息、社区和支持,以及正在进行的教育项目,如会议和网络研讨会。还有一个免费的在线/电话帮助热线,将患者与志愿者配对,进行一对一的支持和教育。
青年生存联盟.YSC特别关注40岁及以下的乳腺癌患者,提供免费的教育项目和指南,以及活跃的讨论板、私人Facebook群和面对面的会面。
Susan G. Komen乳腺癌基金会.作为最知名的乳腺癌倡导组织之一,科曼是乳腺癌研究的有力筹资机构,并提供广泛的免费服务,从在线治疗导航工具到乳腺护理帮助热线和财务援助信息。
转移性乳腺癌网络.一个由病人领导的倡导组织,专注于转移性(或第四期)乳腺癌患者的独特需求和关注。MBCN提供晚期乳腺癌临床试验和治疗的信息、同伴支持小组和留言板,甚至资助科学研究。
的Breasties.它们让乳腺癌看起来很酷。“为乳腺癌和生殖器官癌患者提供免费的静修、活动和社区。”
Facebook上的愚蠢乳腺癌.一个由患有不同阶段乳腺癌的女性组成的社区。你会得到一个答案和支持你发布的任何东西。甜美,真诚的女人想要把爱传递出去,支持别人。
补充报告:劳拉·德桑托,健康作家
常见问题
如何检查自己是否患有乳腺癌?
最好的方法是了解你的乳房——它们的感觉如何,它们看起来像什么,它们在月经周期中是如何变化的——然后让你的医生知道任何相关的变化。乳腺癌最常见的症状是肿块。其他症状包括皮肤凹陷、与月经无关的一侧乳房疼痛或肿胀、皮肤炎症和意外的乳头溢液。
我得乳腺癌的几率有多大?
每个人的风险都是不同的,取决于诸如基因、家族史、生活方式和其他问题等因素。但普通女性在一生中的某个阶段患乳腺癌的几率约为12%。诊断的中位年龄为62岁;只有5%的女性在40岁以下被诊断出患有乳腺癌。
乳腺癌的存活率是多少?
预后取决于几个因素,包括癌症的阶段,肿瘤的类型,以及可用的治疗方法。但平均来说,浸润性乳腺癌的5年生存率为90%。10年生存率为83%。转移性乳腺癌(已经扩散到身体其他部位的乳腺癌)的5年生存率为27%。但请记住,早期乳腺癌的存活率是99%。
男性会得乳腺癌吗?
是的。任何人任何性别都可能得乳腺癌尽管美国癌症协会(American Cancer Society)的数据显示,女性患这种疾病的可能性是男性的70到100倍。每年约有2600名男性被确诊。
认识我们的专业小组
我们采访了一些国内顶尖的乳腺癌专家,尽可能为您带来最新的乳腺癌信息。
p·汉克·施密特,医学博士乳房外科肿瘤学家,西奈山,纽约
Jonathan Stegall,医学博士他是乔治亚州阿尔法雷塔高级医学中心的医学主任
Zahi Mitri,医学博士她是俄勒冈州波特兰OHSU奈特癌症研究所的乳腺癌肿瘤学家
- 体重增加带来的第二大癌症风险:国家癌症研究所杂志.(2021)“体重指数与乳腺癌女性罹患第二癌的风险。”https://academic.oup.com/jnci/article/113/9/1156/6210655?login=true
- 乳腺癌患病率:美国癌症协会。(2019)《癌症事实与数字2019》。https://www.cancer.org/content/dam/cancer-org/research/cancer-facts-and-statistics/annual-cancer-facts-and-figures/2019/cancer-facts-and-figures-2019.pdf
- 乳腺癌的分期:美国癌症协会。(2019.)《美国癌症协会癌症早期检测指南》。https://www.cancer.gov/about-cancer/diagnosis-staging/staging
- DCIS进展为癌症的病例估计:临床肿瘤学杂志(2018)。低风险DCIS的手术、监测和内分泌治疗的比较(COMET研究)。https://ascopubs.org/doi/abs/10.1200/JCO.2018.36.15_suppl.TPS599
- 第四期癌症作为一种慢性病:美国癌症协会。(2019)“将癌症作为一种慢性疾病来管理。”https://www.cancer.org/treatment/survivorship-during-and-after-treatment/when-cancer-doesnt-go-away.html
- 哪些人应该接受BRCA突变检测:最新式的。(2019)。“美国预防服务工作组关于谁应该接受BRCA突变基因检测的建议。”https://www.uptodate.com/contents/image?imageKey=ONC%2F57434
- 乳腺癌的危险因素:美国癌症协会。(2019)“你无法改变的乳腺癌风险因素。”https://www.cancer.org/cancer/breast-cancer/risk-and-prevention/breast-cancer-risk-factors-you-cannot-change.html
- 初潮年龄和风险:苏珊·g·科曼。(2019年)“第一阶段的年龄。”https://ww5.komen.org/BreastCancer/FirstPeriodOccursBeforeAge12.html
- 口服避孕药与风险:国家癌症研究所。(2019)“口服避孕药和癌症风险。”https://www.cancer.gov/about-cancer/causes-prevention/risk/hormones/oral-contraceptives-fact-sheet
- 体脂与风险:JAMA肿瘤学.(2018.)“体重指数正常的绝经后妇女体脂与乳腺癌风险;《妇女健康倡议随机临床试验和观察研究的二次分析》https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6439554/
- 乳腺癌筛查指南:美国家庭医生.(2020)“乳腺癌筛查:ACP发布指导声明。”https://www.aafp.org/afp/2020/0201/p184.html
- 乳腺癌的症状:美国癌症协会。(2019)《乳腺癌的体征和症状》。https://www.cancer.org/cancer/breast-cancer/about/breast-cancer-signs-and-symptoms.html
- 乳腺癌治疗:国家癌症研究所。(2019.)“乳腺癌治疗(成人)(PDQ) -患者版。“cancer.gov /类型/乳房/耐心/成人/ breast-treatment-pdq # _222
- 治疗副作用:疾病控制和预防中心(2019)。“癌症治疗的副作用。”https://www.cdc.gov/cancer/survivors/patients/side-effects-of-treatment.htm
- 乳腺癌的类型:美国癌症协会。(2019.)“乳腺癌的类型。”https://www.cancer.org/cancer/breast-cancer/understanding-a-breast-cancer-diagnosis/types-of-breast-cancer.html
- 浸润性导管癌的类型:Breastcancer.org。(2021)“乳腺癌的类型。”https://www.breastcancer.org/symptoms/types
- 叶状柄肿瘤:美国癌症协会。(2019.)“乳腺分叶状肿瘤。”https://www.cancer.org/cancer/breast-cancer/non-cancerous-breast-conditions/phyllodes-tumors-of-the-breast.html
- 炎症性乳腺癌:国家癌症研究所。(2016)《炎性乳腺癌》。https://www.cancer.gov/types/breast/ibc-fact-sheet
- 转移性乳腺癌统计数据:美国临床肿瘤学会。(2020)“乳腺癌-转移:统计数据。”https://www.cancer.net/cancer-types/breast-cancer-metastatic/statistics
- 美国癌症统计:疾病控制和预防中心(2017)“2017年,所有种族/种族,男性和女性的主要癌症病例和死亡人数”。https://gis.cdc.gov/Cancer/USCS/DataViz.html
- BRCA1和BRCA2基因突变:国家癌症研究所。(2020)“BRCA基因突变:癌症风险和基因检测。”https://www.cancer.gov/about-cancer/causes-prevention/genetics/brca-fact-sheet
- 激素治疗和癌症风险:美国癌症协会。(2015)《绝经期激素治疗与癌症风险》。https://www.cancer.org/cancer/cancer-causes/medical-treatments/menopausal-hormone-replacement-therapy-and-cancer-risk.html
- 饮食与乳腺癌风险:美国癌症协会。(2018.)“你的饮食可能会影响你患乳腺癌的风险。”https://www.cancer.org/latest-news/how-your-diet-may-affect-your-risk-of-breast-cancer.html
- 饮食、肥胖和乳腺癌风险研究:当前乳腺癌报告。(2018)“肥胖、饮食因素、营养和乳腺癌风险。”https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6335046/
- 有卵巢癌病史的乳腺癌风险研究:妇科肿瘤。(2017)“BRCA突变携带者被诊断为卵巢癌后发生乳腺癌的风险:预防性乳房切除术有必要吗?”https://pubmed.ncbi.nlm.nih.gov/28314588/
- 乳腺良性疾病与癌症风险研究第十二届欧洲乳腺癌会议。(2020年)“根据筛查类型,良性乳腺疾病后乳腺癌风险的差异。”https://cm.eortc.org/cmPortal/Searchable/ebcc-12v/config/searchable !abstractdetails / 0000887150
- DES暴露与乳腺癌风险:美国癌症协会。(2015.)“DES曝光:问题和答案。”https://www.cancer.org/cancer/cancer-causes/medical-treatments/des-exposure.html
- 乳腺癌诊断技术:美国癌症协会。(2021)“乳腺癌的早期发现和诊断。”https://www.cancer.org/cancer/breast-cancer/screening-tests-and-early-detection.html
- 乳腺癌诊断后的诊断检查:美国临床肿瘤学会。(2020)《乳腺癌诊断》。https://www.cancer.net/cancer-types/breast-cancer/diagnosis
- 乳腺癌的靶向治疗和免疫疗法:美国临床肿瘤学会。(2020)《乳腺癌:治疗类型》。https://www.cancer.net/cancer-types/breast-cancer/types-treatment
- 乳腺癌放射治疗:Breastcancer.org。(2021)“放射治疗。“breastcancer.org/treatment/radiation
- Hypofractionate辐射:耶鲁大学医学。(2021)“低分数辐射治疗乳腺癌。”https://www.yalemedicine.org/conditions/hypofractionated-radiation-breast-cancer
- 乳腺癌生存率:国家癌症研究所:监测、流行病学和最终结果计划。(2021)癌症统计事实:女性乳腺癌。
- 隆胸和癌症风险研究:BMJ。(2013)“植入美容乳房的女性乳腺癌的检测和生存:观察性研究的系统回顾和荟萃分析。”https://www.bmj.com/content/346/bmj.f2399
- 男性乳腺癌:美国癌症协会。(2018)《男性乳腺癌是什么?》https://www.cancer.org/cancer/breast-cancer-in-men/about/what-is-breast-cancer-in-men.html
- 乳腺癌预防贴士:美国癌症研究所。(2020年)“生活方式因素如何影响乳腺癌风险。”http://www.aicr.org/news/how-lifestyle-factors-affect-breast-cancer-risk/






